تحدث الهجمة القلبية، كما يقال، عندما تسد جلطة دموية فجأة الشريان التاجي، وهو واحد من الأوعية الدموية الرئيسة إلى عضلة القلب. وعندما يحدث هذا، فإن جزءاً من العضلة سيموت بسبب النقص الناتج في الأكسجين، يشعر معه المصاب بألم شديد قابض في صدره.
وأحياناً، يمكن أن يكون لدى المريض قصة لذبحة صدرية، وهي حالة تتضيق فيها الشرايين التاجية بسبب تراكم الرواسب الدهنية داخل جدرانها. وهذا يقيد الجريان الدموي إلى عضلة القلب ويسبب ألماً ساحقاً في الصدر، لا يختلف عن الألم الذي تسببه الهجمة القلبية. ولذلك، يكون من الصعب جداً أحياناً التمييز بين هجمة الذبحة والهجمة القلبية. والذبحة، على خلاف الهجمة القلبية، تنفرج عادة بالراحة أو بوضع قرص من ثلاثي نتريل الغليسريل (GTN29) Glyceryl Trinitrate تحت لسان المريض.
علامات الهجمة القلبية وأعراضها
1- يشعر المريض بألم شديد ساحق في الصدر، ربما ينتشر نزولاً إلى أحد الذراعين أو كليهما، أو صعوداً إلى الفك. ولا ينصرف بالراحة أو إعطاء GTN.
2- يبدو المظهر الوجهي للمريض شاحباً أو ((رمادياً)) وأحياناً تكتسي شفتاه بلون يميل إلى الزرقة.
3- عند لمس الجلد يمكن أن نجده بارداً ولزجاً وقد يتعرق بغزارة.
4- قد يعاني المصاب من انقطاع النفس، والضعف والدوار.
5- يمكن أن يكون هناك غثيان وإقياء.
6- قد يحدث شذوذ في النبض، فإما أن يكون بطيئاً أو سريعاً.
7- وربما يبدي المريض قلقاً عميقاً.
8- قد ينهار المريض فجأة، ربما دون إنذار.
معالجة الهجمة القلبية
1- نوفر للمصاب أقصى ما يمكن من الهدوء والراحة. ونحل الملابس المشدودة ونضع وسائد خلف رأسه وركبتيه لإبقائه في وضع نصف الجالس.
2- نطلب سيارة الإسعاف بالهاتف (أو نطلب من أحدهم أن يقوم بذلك لكي نبقى مع المصاب). ولنكن مستعدين لإجراء عملية الإنعاش.
3- إذا كانت أقراص الأسبرين العادي متوفرة، فإننا نعطي المصاب قرصاً ونطلب منه أن يمضغه ويبتلعه. فقد أظهر البحث الحديث أن الأسبرين الذي يعطى مباشرة بعد بدء الهجمة القلبية يمكن أن يحسِّن فرص المصاب في الشفاء، ربما عن طريق تثبيط تجلط إضافي في الشرايين التاجية.
توقف القلب
توقف القلب عبارة تستخدم لوصف أي انقطاع مفاجئ لضربات القلب، الذي يتميز بغياب النبض والتنفس. وهذا التوقف يمكن أن يكون نتيجة لهجمة قلبية شديدة، أو صدمة استهدافية، أو صدمة كهربائية، أو تسمم (بما في ذلك الجرعة الدوائية المفرطة)، أو هبوط الحرارة أو الاختناق.
وأثناء توقف القلب، فإن الدماغ وعضلة القلب يُحرمان كلياً من الأكسجين، وهي حالة يمكن تحملها فقط لبضع دقائق قبل أن يحدث تلف دائم. ولهذا، يصبح من المهم القيام فوراً باتخاذ إجراءات الإنعاش.
قواعد الإنعاش
الإنعاش عمل إسعافي نحتاجه عندما يحدث انقطاع مداوم لمدد الأكسجين إلى الدماغ. ولاستعادة هذا المدد من الأكسجين، يجب أن تتوفر شروط ثلاثة حيوية:
أ- يجب تنظيف مجرى الهواء للسماح بدخول الهواء الغني بالأكسجين إلى الرئتين.
ب- يجب أن يحدث تنفس كاف لكي يدخل الأكسجين إلى الدوران.
ج- يجب أن يُضَخ الدم في كل مكان من الجسم لتوفير دوران فعال إلى الدماغ وأنسجة الجسم كافة.
عندما نُواجَه بمصاب مغمى عليه، فإنه من المهم تقييم حالته بسرعة قبل محاولة القيام بعملية الإنعاش. ولذلك، من المهم ملاحظة ما يلي:
1- المريض غائب عن الوعي مع غياب النبض والتنفس: في هذه الحالة، نستدعي سيارة الإسعاف، ونقوم أثناء ذلك بإجراء عملية التهوية الاصطناعية وضغط الصدر.
2- المريض غائب عن الوعي مع غياب التنفس ووجود النبض: في هذه الحالة، نباشر عملية التنفس الاصطناعي، ونعطي المريض عشرة أنفاس ونستدعي سيارة الإسعاف. نواصل عملية التنفس الاصطناعي حتى تصل سيارة الإسعاف أو استئناف التنفس التلقائي. ونفحص النبض باستمرار.
3- المريض غائب عن الوعي مع وجود التنفس والنبض: في هذه الحالة، نعالج أي إصابات ظاهرة، ونطلب سيارة الإسعاف ونضع المريض في وضع الإفاقة.
علينا دائماً أن نعمل وفقاً لقواعد الإنعاش:
أ- فتح مجرى الهواء
1- نقوم بإزالة الانسدادات المرئية من الفم.
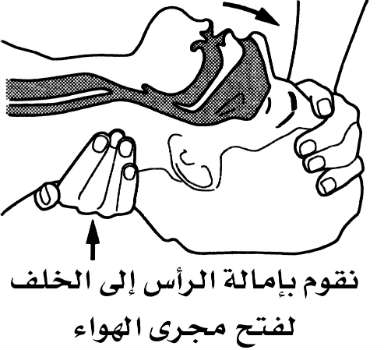
2- نضع إصبعين تحت ذقن المصاب، ونرفع الفك برفق. وفي الوقت نفسه، نقوم بإمالة رأس المريض إلى الخلف بالضغط باليد الأخرى على الجبين.
أحياناً، يمكن أن يكون مجرى الهواء مسدوداً باللسان نتيجة لفقدان التحكم العضلي أثناء الغياب عن الوعي، وبهذه المناورة ينزاح اللسان من مجرى الهواء.
ب- فحص التنفس
نقرِّب وجهنا من فم المصاب ونصغي ونتحسس التنفس لمدة خمس ثواني. وفي الوقت نفسه، نرصد علامات الحركة على امتداد الصدر والبطن.
ج- فحص الدوران
إذا كان القلب يضرب بصورة ملائمة، فإنه يمكن جس النبض في العنق حيث تمر الشرايين السباتية الرئيسة على جانبي الحنجرة في طريقها إلى الرأس. ومع إمالة رأس المريض إلى الخلف، نزلق أصابعنا بين تفاحة آدم والعضلة الإسارية ونجس النبض السباتي لمدة خمس ثواني.
وفي حال غياب النبض والتنفس، فإنه يجب البدء حالاً بعملية التهوية الاصطناعية وضغط الصدر.
التهوية فماً لفم أو التهوية الاصطناعية
إذا كان المصاب يتنفس مع وجود النبض، فإنه يمكن أن نوفر له تهوية مناسبة عن طريق تنفس الهواء المزفور من رئتينا إلى رئتيه حتى تصل سيارة الإسعاف.
1- نمدد المصاب على قفاه ونقوم بإمالة رأسه إلى الخلف لفتح مجرى الهواء ما لم نشتتبه بإصابة في العمود الفقري، وهي حالة نرفع فيها الرأس. ونزيل من الفم أي انسدادات ظاهرة. (يجب إزالة البدلات السنية، المكسورة أو السائبة، ولكن البدلات السنية الجيدة التركيب يجب أن تبقى في مكانها).
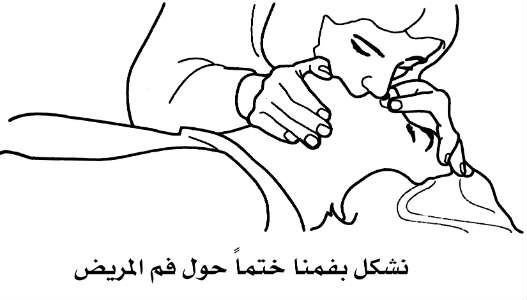
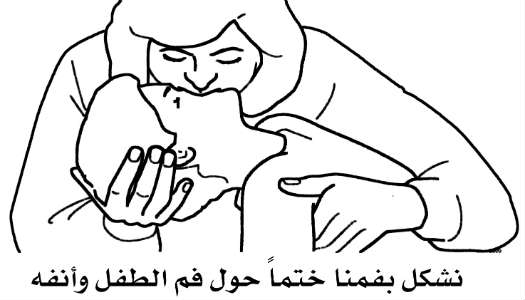
2- نضغط أنف المصاب بين السبابة والإبهام، ونأخذ نفساً عميقاً، ثم نشكل بفمنا ختماً حول فمه.
3- ننفخ بثبات إلى فمه حتى يرتفع صدره. يجب أن يستمر كل نفخ لمدة ثانيتين تقريباً.
4- نرفع شفتينا عن شفتي المصاب ونسمح للصدر بالزفر الكامل قبل إعطائه النفس التالي.
وإذا فشل الصدر بالارتفاع:
1- نتأكد من أن الرأس مائل إلى الوراء بصورة صحيحة.
2- نتأكد من أن شفتينا تشكلان ختماً ملائماً حول فم المريض.
3- نضمن عدم انفلات الهواء من فتحتي أنف المريض.
4- نتأكد من أن مجرى الهواء غير مسدود بقيء أو دم.
إذا اشتبهنا بانسداد مجرى الهواء، نقوم بدس الإصبع في فم المريض إذا كان بالغاً:
ولهذا الغرض، نمسك باللسان والفك السفلي ونشد برفق إلى أعلى لفتح الفم. ونتحرى الفم بأحد الأصابع ونخرج الانسداد الموجود (هذه المناورة غير ملائمة للأطفال).
يجب على المسعف أن يعطي المصاب عشرة أنفاس من التهوية الاصطناعية قبل استدعاء سيارة الإسعاف، ثم يواصل إعطاء هذه الأنفاس بمعدل عشرة أنفاس في الدقيقة حتى يتنفس المصاب بصورة تلقائية أو وصول المساعدة الطبية.
ضغط الصدر

إذا لم نشعر بالنبض السباتي للمريض لدى الجس وكان التنفس غائباً، عندئذٍ يصبح من الحيوي إجراء تهوية اصطناعية وضغط خارجي للصدر للحيلولة دون تلف الدماغ، الذي يحتمل أن يحدث خلال بضع دقائق. وتطلق على التنفس الاصطناعي والضغط الخارجي للصدر معاً تسمية الإنعاش القلبي الرئوي Cardiopulmonary Resuscitation أو CPR.
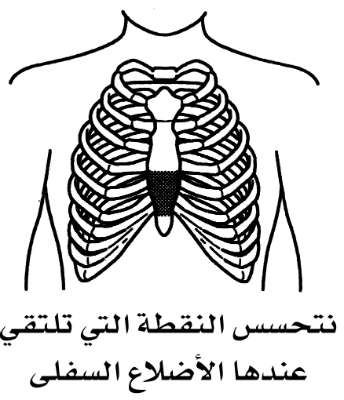
1- نمدد المريض على ظهره ونتحسس النقطة التي تلتقي عندها الأضلاع السفلى في الوسط (القص الخنجري) كما يظهر في الصورة أدناه.
نضع السبابة والوسطى من يدنا اليسرى على هذا النقطة وعقب يدنا اليمنى على عظم القص فوق أصابعنا.
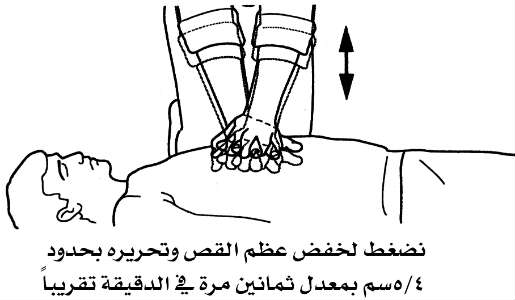
3- نضع يدنا اليسرى مباشرة فوق يدنا اليمنى متشابكتي الأصابع. ونسحب الأصابع بحيث يكون عقب اليد اليمنى هو الجزء الوحيد الذي يتلامس مباشرة مع عظم القص.
4- نحافظ على استقامة ذراعينا، وننحني فوق المصاب ونمارس ضغطاً على عظم القص. ويهدف هذا الإجراء إلى خفض وتحرير عظم القص بحدود 4-5 سم إلى ما يقرب من 80 مرة في الدقيقة. يجب أن تبقى يدينا على تماس مع المريض بين الضغوط لكي يمكن تحقيق نظم هادئ. وقد يكون مفيداً العد بصوت مرتفع ((1 و2 و3 و4،)) إلخ.
يعمل ضغط الصدر على هذا النحو على طرد بعض الدم من داخل القلب إلى الأنسجة وأنحاء الجسم. ويمتص القلب بين كل ضغط وآخر كمية من الدم بدلاً من تلك التي قذفها.
تواتر الإنعاش القلبي الرئوي
التواتر الأكثر فعالية للإنعاش القلبي الرئوي الذي يمكن أن ينجزه شخص واحد هو 15 ضغطاً صدرياً تتبعه عمليتا تنفس اصطناعي. وعند وجود مسعفين، فإن النسب ستكون 5: 1.
يجب عدم التوقف عن عملية الإنعاش القلبي الرئوي إلا إذا:
1- وصلت سيارة الإسعاف وتمت المباشرة بالمداواة الطبية.
2- تحرك المريض أو بدأ يئن، أو تحسن لونه. وإذا حدث هذا، فإنه يجب القيام فوراً بفحص النبض السباتي. وإذا عاد النبض، وكان المصاب يتنفس، فعلينا أن نضعه في وضع الإفاقة حتى تصل المساعدة الطبية. وإذا عاد النبض دون التنفس، عندئذٍ يجب أن نواصل التهوية الاصطناعية بمعدل عشرة أنفاس في الدقيقة. ونفحص النبض بعد كل عشر عمليات تهوية، فإذا وجدناه قد توقف مرة أخرى، فعلينا أن نباشر عملية الإنعاش القلبي الرئوي من جديد.
3- شعرنا بالتعب ولم يعد باستطاعتنا المتابعة.
الإنعاش القلبي الرئوي للأطفال
على الرغم من ندرة حدوث توقف القلب عند الأطفال، فإنه يحدث أحياناً، وعلى المسعف أن يدرك أن الاختلاف الرئيس بين معالجة الطفل والكبير يحتاج إلى إعطاء تهوية اصطناعية لمدة دقيقة كاملة قبل استدعاء سيارة الإسعاف. ويمكن إجراء الإنعاش القلبي الرئوي عند الأطفال الأكبر سناً بالطريقة نفسها المتبعة عند الكبار، باستخدام تقنية أخف وأسرع قليلاً، ولكن يجب تعديلها كما يلي لاستخدامها للأطفال والرضع:
1– مجرى الهواء: نرفع الرأس برفق ونقوم بإمالته لفتح مجرى الهواء. عدم اللجوء إلى تحري الفم بالأصابع أو لمس آخر حلق الطفل. ويجب العمل برفق على إزالة أي جزيئات غذائية مرئية أو انسداد آخر من الفم.
2- التنفس: علينا أن ننظر، ونتحسس ونصغي بعناية من أجل التنفس. فإذا كان غائباً، عندئذٍ، نباشر عملية التهوية الاصطناعية. وننجز هذه العملية كما ننجزها عند الكبار، مع الاستثناءات التالية:
أ- ستكون عملية التهوية الاصطناعية أكثر فعالية إذا شكلنا ختماً بفمنا حول فم الطفل وأنفه بدلاً من أن يقتصر على الفم وحده.
ب- ويجب أن تكون سرعتها ضعف سرعتها عند الكبار – نحو 20 تنفساً في الدقيقة.
ج- علينا أن نغير كمية الهواء التي نتنفسها إلى رئتي الطفل لجعل الصدر يرتفع وفقاً لحجم الطفل. فالرضيع يحتاج إلى نفخات طفيفة جداً، في حين يحتاج الطفل الأكبر سناً إلى نفخات أكبر.
3- الدوران: من الصعب جداً جس النبض السباتي عن الرضيع، وفي هذه الحال، يجب جس النبض العضدي. ونجد المكان في منتصف المسافة بين الكتف والمرفق من الجهة الداخلية للذراع. نضغط برفق بالسبابة والوسطى (ربما نستخدم الإبهام كطوق خلف الذراع) لمدة خمس ثوان كاملة. فإذا لم نكتشف النبض، فإنه يجب أن نبدأ عملية ضغط الصدر. وإذا كان الطفل كبيراً، فإننا نستخدم تقنية الكبار، ولكن يجب تعديل هذه التقنية عند الأطفال الصغار كما يلي:
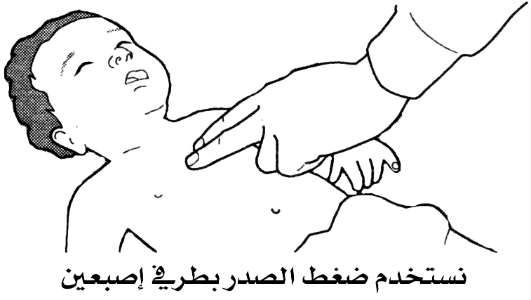
أ- بالنسبة لرضيع، نتخيل خطاً يصل بين حلمتي الثديين، ونستخدم ضغط الصدر بطرفي إصبعين مباشرة تحت الخط. والهدف هو خفض الصدر إلى 2 سم.
ب- وعلينا، بالنسبة لطفل دارج أو طفل صغير، أن نعيِّن الوضع الصحيح للصدر كما في التقنية الخاصة بالكبار، ولكن باستخدام عقب يد واحدة فقط. نضغط الصدر إلى عمق 3-4 سم. وفي كلتا الحالتين نطبق ضغوطاً صدرية بسرعة مئة ضغط تقريباً في الدقيقة، مع إجراء تنفس اصطناعي واحد بين كل خمسة ضغوط.
ولنتذكر: في حالة غياب النبض والتنفس، فإن التهوية الاصطناعية يجب أن تترافق بضغط الصدر. كما يجب استدعاء سيارة الإسعاف حالاً.
